致死性不整脈 ブルガダ症候群についてのお話
6月から、特定健診が始まりました。神明台クリニックのある東京都羽村市では、特定健診時に心電図検査も行っています。心電図をチェックしていると、ブルガダ型心電図と呼ばれる特徴的な所見を有する心電図所見を当院でも認めました。今回は日本人の突然死、いわゆる「ぽっくり病」の一因と考えられている、ブルガダ症候群に関して、自験例も含め概説したいと思います。
1.はじめに|2.心電図所見|3.疫学|4.検査
5.治療|6.健診心電図自験例
1.はじめに
1992年にスペインのブルガダ3兄弟により、ある特徴的な心電図所見のある、心室細動の症例が報告されました。すなわち心電図の右室誘導(V1-V3)でST上昇を認め、心臓に器質的異常を認めず、心室細動という致死的不整脈を発症した症例を発表しました。その後各国で同様な心電図所見を有する、突然死や心停止からの蘇生例が報告され、ブルガダ症候群と命名されました。
我が国でも昨日まで元気に暮らしていた人が、朝に突然亡くなっているいわゆる「ぽっくり病」の一因と考えられています。
2.心電図所見
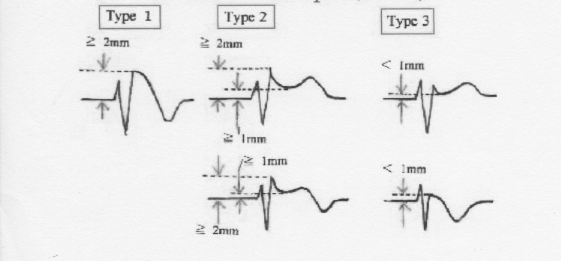
図1
図1にブルガダ型心電図を示します。右側胸部誘導でJ点(ST)の上昇を認めます。その形からcoved(弓、入り江)型、saddle back(馬鞍)型に分類されます。2mm以上のST上昇を伴うcoved型を、ブルガダ型心電図 タイプ1と分類されます。またsaddle back型をST上昇の程度により、ブルガダ型心電図タイプ 2、タイプ 3に分類されます。すなわち、1mm以上のST上昇をタイプ 2、1mm未満のST上昇をタイプ 3と分類します。
cove型のブルガダ型心電図タイプ 1の症例で失神や心室細動、心房細動発症の危険が高いと言われています。ただブルガダ型心電図タイプ 2、3でもタイプ1への変動を認め、注意を要します。
ここで重要なことは、全てのブルガダ型心電図がブルガダ症候群という訳ではありません。ブルガダ型症候群の診断に関しては、coved型(タイプ1)の心電図(薬剤投与後の場合も含む)が、右測胸部誘導(V1-V3)の1つ以上に認められることに加え、①多形性心室頻拍・心室細動が記録されている、②45歳以下の突然死の家族歴がある、③典型的なcoved型(Type 1)の心電図を認める家族がいる、④多形性心室頻拍・心室細動が心臓電気生理検査により誘発される、⑤失神や夜間の瀕死期呼吸(あえぎ様呼吸)を認める。この①~⑤のうち1つ以上を満たすものとしています。但し、saddleback型(タイプ2、タイプ3)の場合は、薬物で典型的なcoved型(タイプ1)になった症例だけを上記の診断基準に当てはめています。
また日本では、失神などの症状や多形性心室頻拍、心室細動が認められた場合を有症候性ブルガダ症候群とし、上記の特徴的心電図波形ブルガダ型心電図)を有するも、失神発作や多形性心室頻拍、心室細動を認めない場合を無症候性ブルガダ症候群と分類されることが多いです。
3.疫学
ブルガダ型心電図は日本を含むアジアでの報告が多く、ブルガダ型心電図タイプ1の割合は日本人学童で0.05%程度、成人では0.1-0.3%程度と報告されています。ブルガダ型心電図タイプ2の割合は男女平均で0.7%ですが、男性では2.14%(約47人に1人の割合)とする報告もあり、ブルガダ型心電図タイプ2は、健診心電図検査でも比較的多く認めます。男女比は9:1と成人男性が圧倒的に多く、30-50歳台が好発年齢と報告されています。この性差の原因として、男性ホルモン(テストステロン)の関与が示唆されています。ブルガダ症候群で突然死が生じる比率は、年間に0.5%(1人/180~280人)程度と報告されています。日本人での前向き研究(循環器病委託研究)では、心室細動群や心停止蘇生群の予後は不良でしたが、自覚症状のない無症候群や失神群の予後は良好と報告されています。
4.検査
我が国では、coved型(タイプ1)やsaddleback型(タイプ2、3)のブルガダ型心電図変化を、健診心電図検査から偶然に発見されることがほとんどです。前述したように、心電図所見のみではなく、失神や心室細動を発症する場合に、ブルガダ症候群と確定されます。
また心電図上のST変化は時期により程度の変化を認め、時に正常化する症例も認められるため(後述自験例参照)、負荷試験を行い、ST上昇や、波形変化の増強や、saddleback型からcoved型への波形変化することで診断が確定されます。症状や家族歴の有無により負荷試験の臨床的意義が高まります。
循環器専門施設では、薬物負荷試験が行われています。ピルジカイニド(商品名サンリズム)、フレカイニド(商品名タンボコール)、プロカインアミド(商品名アミサリン)などのVaugham Williams分類Ia群並びにIc群のNaチャネル遮断薬が用いられ、薬物負荷後にST上昇の程度や波形変化が増強し、coved型のST上昇に変化した場合に陽性と判定されます。
負荷試験が適用される症例は、心肺停止(心室細動)の蘇生例や、原因不明の失神や夜間瀕死呼吸(あえぎ呼吸)の既往例で、心電図上ST波形が正常あるいはsaddleback型のST上昇の場合に適用されます。薬物負荷試験で陽性となった場合にブルガダ症候群と診断され、植え込み型除細動器(治療参照)の適応となります。
自覚症状がなく、心臓突然死やブルガダ症候群の家族歴を有する症例で、ST波形が正常かsaddleback型ST上昇だけを示す場合にも薬剤負荷は適用され、薬物負荷が陽性となった場合はブルガダ症候群を強く疑い、さらに心臓電気生理検査を施行し、治療方針を決定します。
自覚症状もなく、心臓突然死やブルガダ症候群の家族歴を認めず、saddleback型ST上昇のみを示す症例にも薬物負荷が適用され、薬物負荷試験が陽性の場合には、ブルガダ症候群が疑われますが、予後は良好とされています。この場合は他の負荷試験や加算平均心電図、心臓生理学的検査などの所見を総合的に判断しリスク評価を行っています。
以上の薬物負荷試験では、多形性心室頻拍や、心室細動の発症の危険があり、緊急時に対処可能な、不整脈専門医のいる病院で実施されています。
当院のようなクリニックでは、通常の心電図検査に加え、1~2肋間上の高位肋間で心電図を記録し、ST上昇の増強や、saddleback型からcoved型への変動や顕性化を調べています。
当院では実施しておりませんが、有症候性ブルガダ症候群の多くの患者では、加算平均心電図(signal-averaging electrocardiography:SAECG)で心室遅延電位が検出されることが報告されています。この心室遅延電位と不整脈イベントとの関連性を示す研究報告があり、前向き研究でもブルガダ症候群のリスク評価で、この心室遅延電位の有用性が示されています。
不整脈の最終診断として重要な検査が、心臓電気生理学的検査です。ブルガダ症候群に対する心臓電気生理学的検査の目的は、心室プログラム刺激試験により発作を誘発させることです。
心臓生理学的検査の適応は、タイプ1のブルガダ型心電図(薬剤負荷後も含める)を認め、多形性心室頻拍や、心室細動が確認されていないが、失神やめまい、動悸などの不整脈を疑わせる症状を有する患者や、タイプ1のブルガダ心電図(薬剤負荷後も含める)を認め、多形性心室頻拍や、心室細動が確認されていなく、また失神やめまい、動悸などの不整脈を疑わせる症状もないが、若年~中年者の突然死の家族歴がある患者が適応になります。またタイプ2、3のブルガダ型心電図を認め、多形性心室頻拍や、心室細動が確認されていないが、失神やめまい、動悸などの不整脈を疑わせる症状を有する患者や、タイプ2、3のブルガダ型心電図を認め、多形性心室頻拍や、心室細動が確認されていなく、失神やめまい、動悸などの不整脈を疑わせる症状もないが、若年~中年者の突然死の家族歴がある患者も推奨されています。
いずれのタイプ(1、2、3)のブルガダ型心電図を認める患者で、多形性心室頻拍や、心室細動も確認されておらず、失神やめまい、動悸などの不整脈を疑わせる症状も認めず、若年~中年者の突然死の家族歴もない場合や多形性心室頻拍、心室細動が確認されている場合には、心臓電気生理学的検査の適応には意見が分かれます。
ブルガダ症候群のなかには、家族性の発症も認められ、遺伝子異常が報告されています。そのほとんどがNa+チャネルαサブユニットコードするSCNA5Aの変異が報告され、ブルガダ症候群の約20%に検出されます。SCNA5Aの他にも6個の遺伝子変異が報告されていますが、稀です。今後もブルガダ症候群原因遺伝子や関連遺伝子の同定が進むと考えられています。
5.治療
ブルガダ症候群の突然死予防に有効な唯一の治療法は、植え込み型除細動器(ICD)です。ブルガダ型心電図のタイプを問わず、心停止蘇生例、自然停止する多形性心室頻拍・心室細動が確認されている場合が、植え込み型除細動器(ICD)の適応となります。
また薬剤負荷、1肋間上の心電図記録で認めた場合も含め、ブルガダ型心電図タイプ1(coved型)を有する例で、①失神の既往、②突然死の家族歴、③心臓電気生理学的検査で心室細動が誘発された場合の3項目のうち、2項目以上を満たす場合も推奨されます。
ブルガダ型心電図タイプ1(coved型)を有する例で、上記3項目のうち、1項目のみを満たす場合には植え込み型除細動器の適応には意見が分かれます。
ブルガダ症候群の突然死予防に有効な治療手段は、植え込み型除細動器(ICD)ですが、直ちに植え込みができるわけでもなく、植え込みまで薬物治療が行われることが多いです。また植え込み後も頻回作動する場合には、発作予防目的に薬物治療が行われます。具体的には、急性期の心室細動予防目的に、β作動薬(イソプロテレノール)の持続点滴が行われ、慢性期の心室細動予防目的にキニジンやシロスタゾール、ベプリジルの内服治療が行われることが多いです。
6.健診心電図自験例
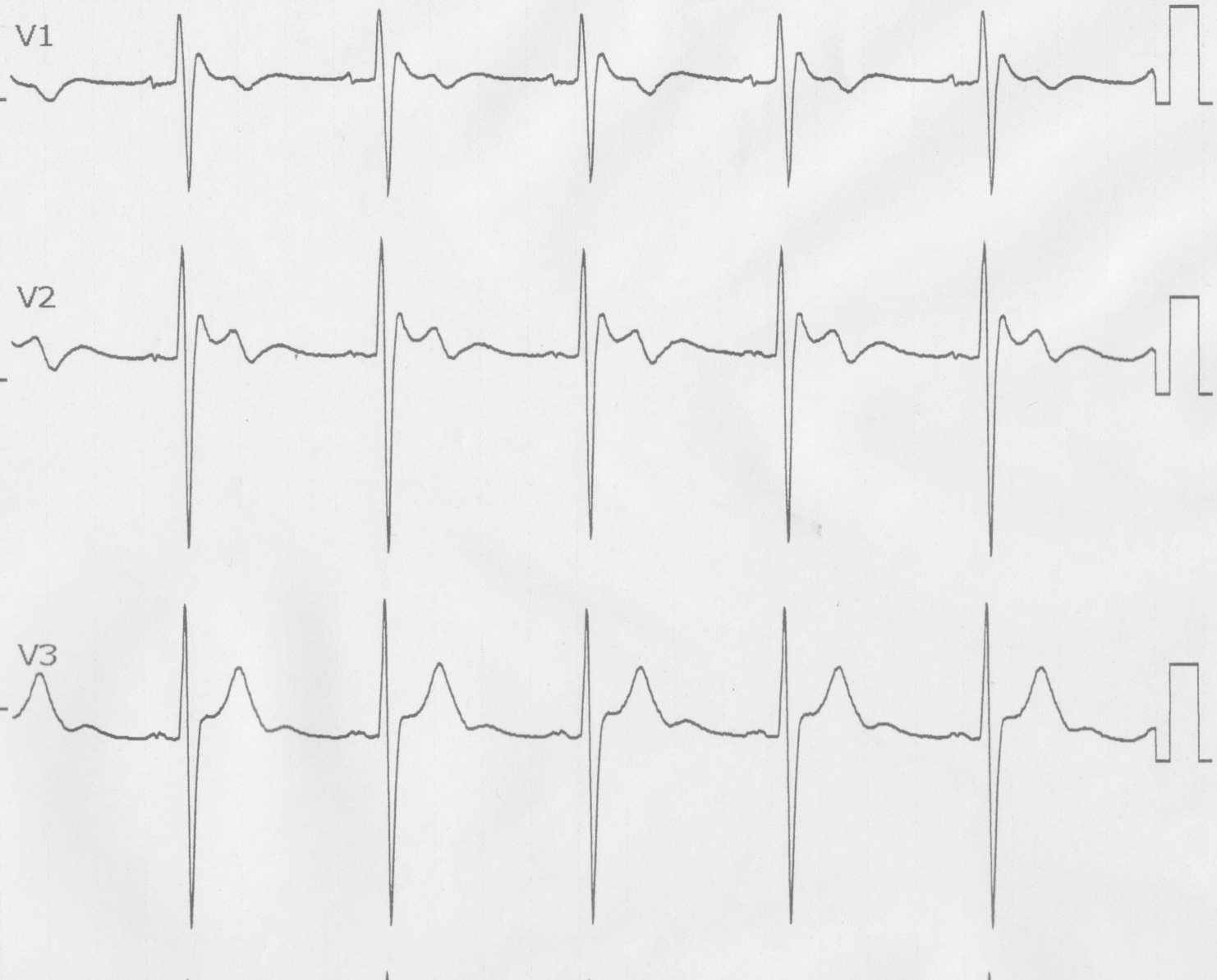
図2a
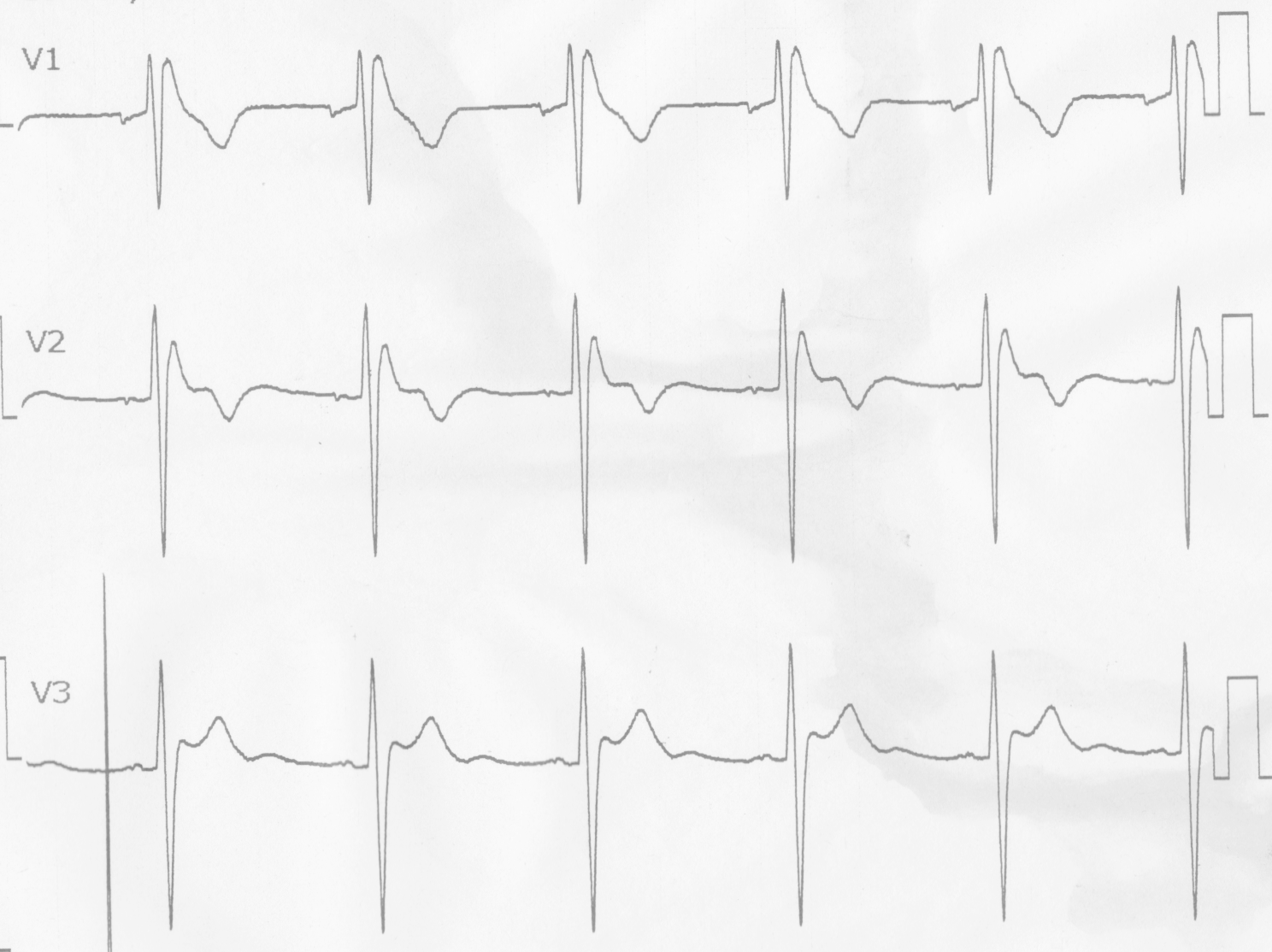
図2b
健診(当院並びに他施設)で偶然に発見された、ブルガダ型心電図を示します。図2は37歳男性です。特に失神等の自覚症状や、突然死の家族歴は認めません。V1誘導でブルガダ型心電図タイプ1を認めました(図2a)。右側胸部誘導を1肋間上での記録では(図2b)、V1 V2誘導でのcoved型が顕性化しております。その後の検査で異常を認めず、経過観察となっております。
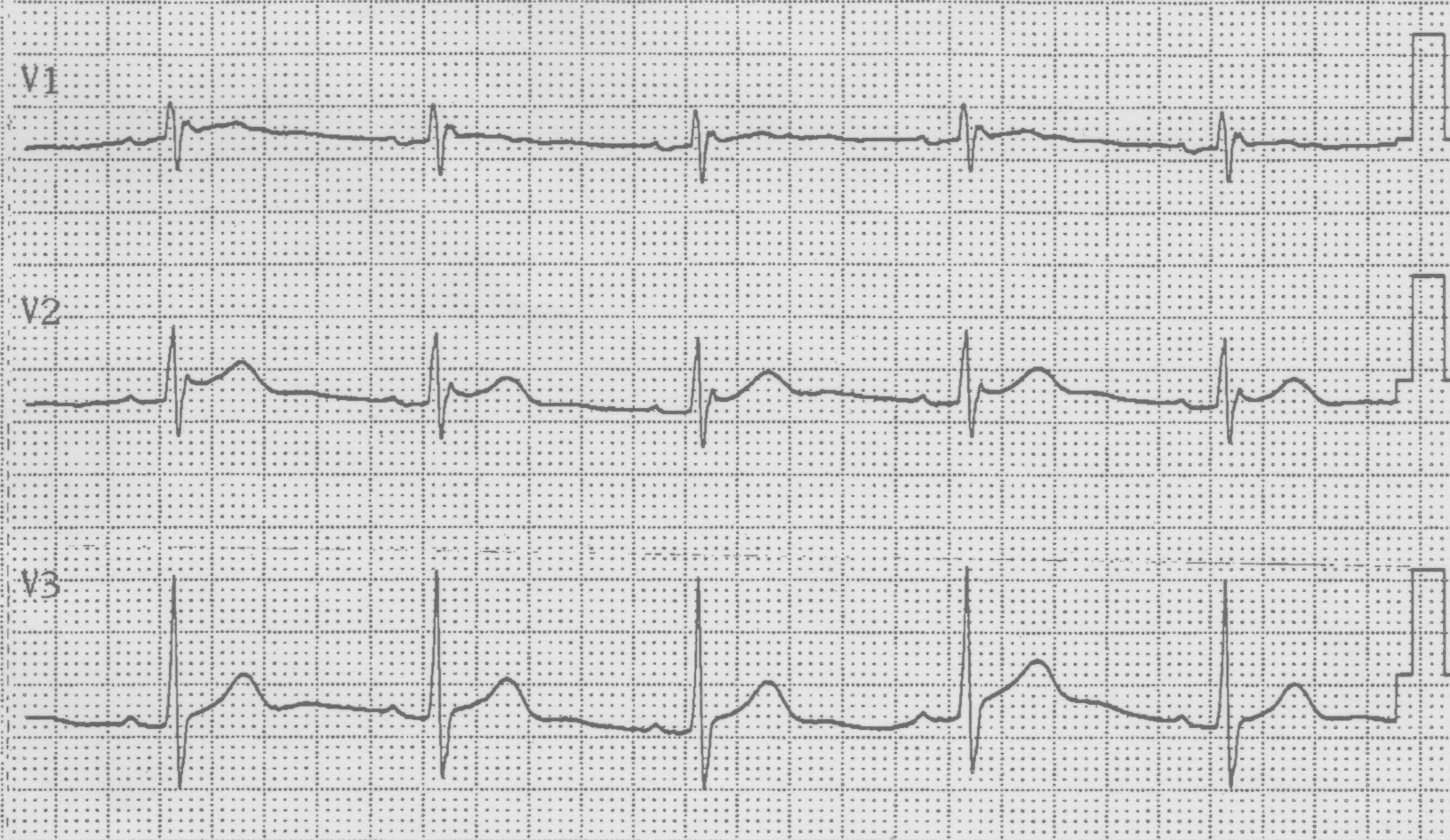
図3a(2016年4月4日ECG)
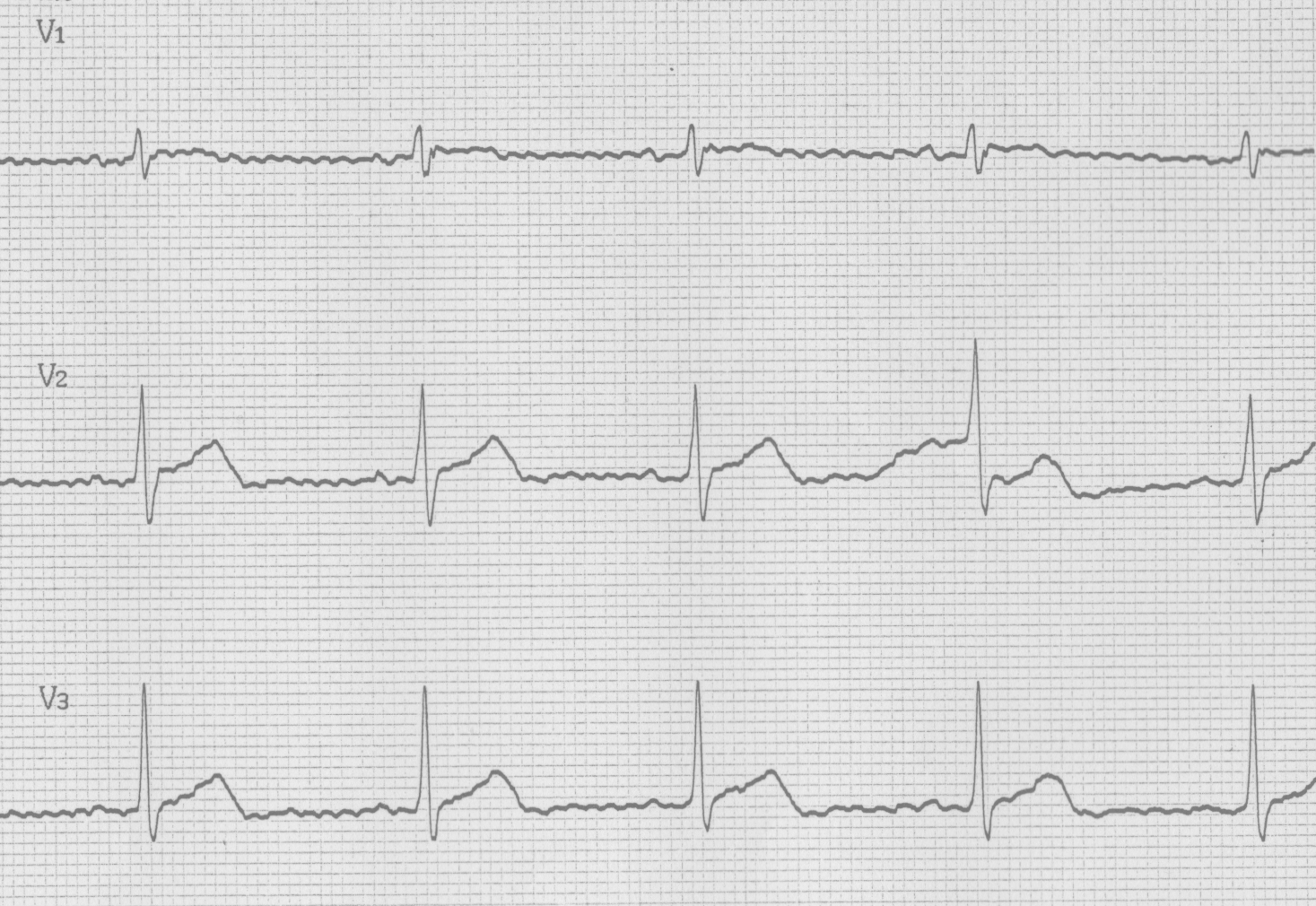
図3b(2016年9月14日ECG)
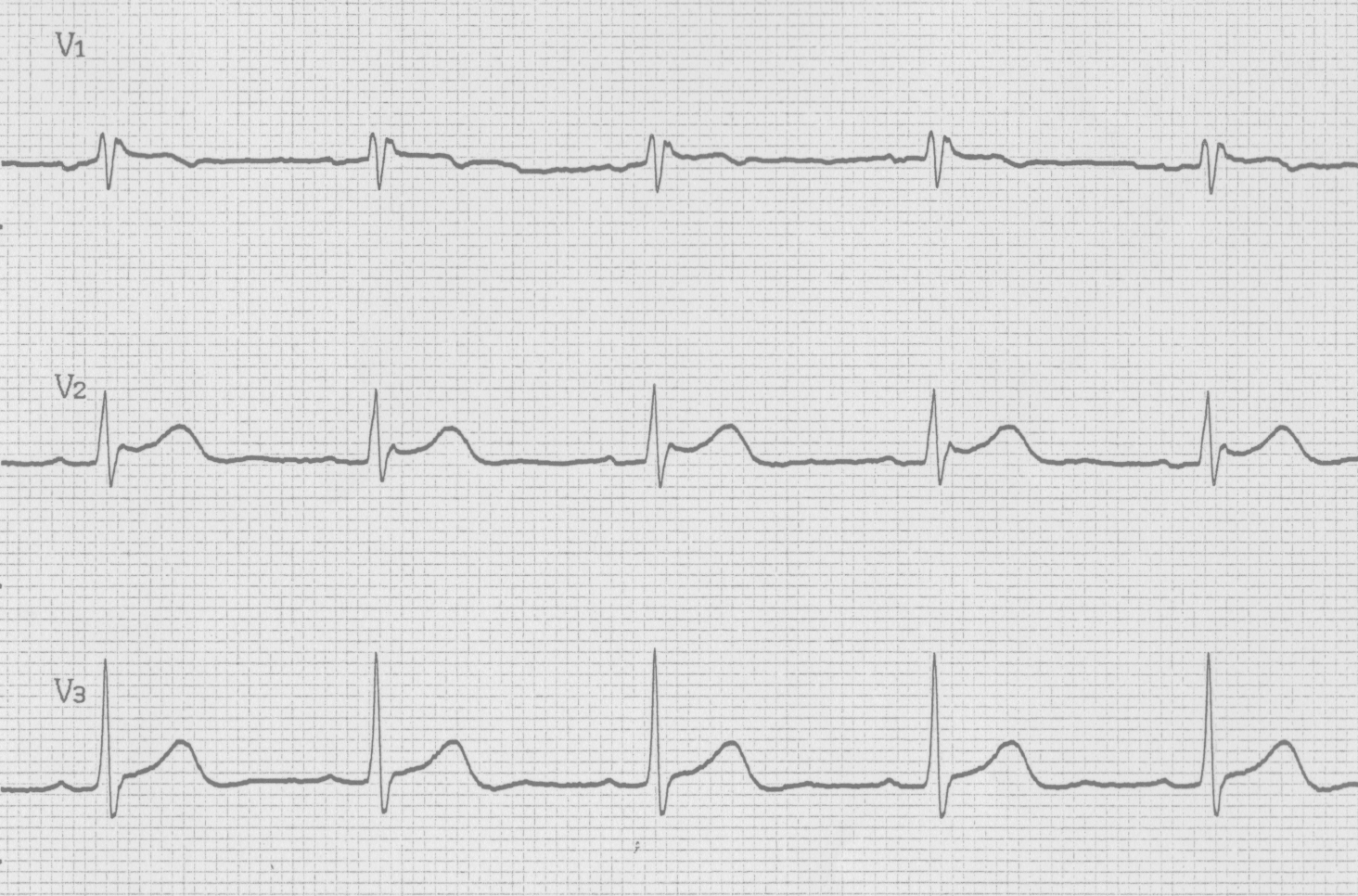
図3c(2016年9月14日一肋間上げECG)
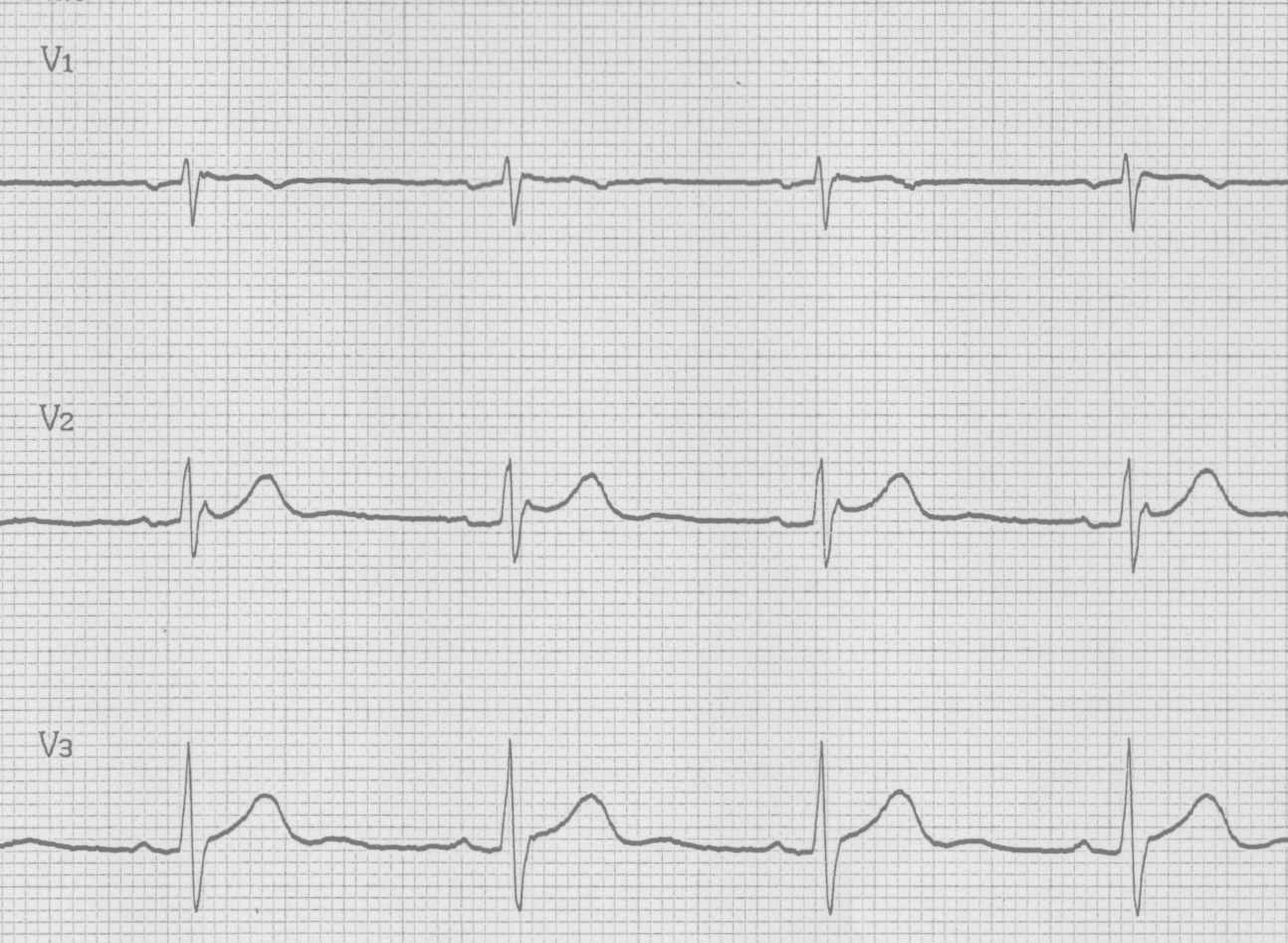
図3d(2010年6月23日)
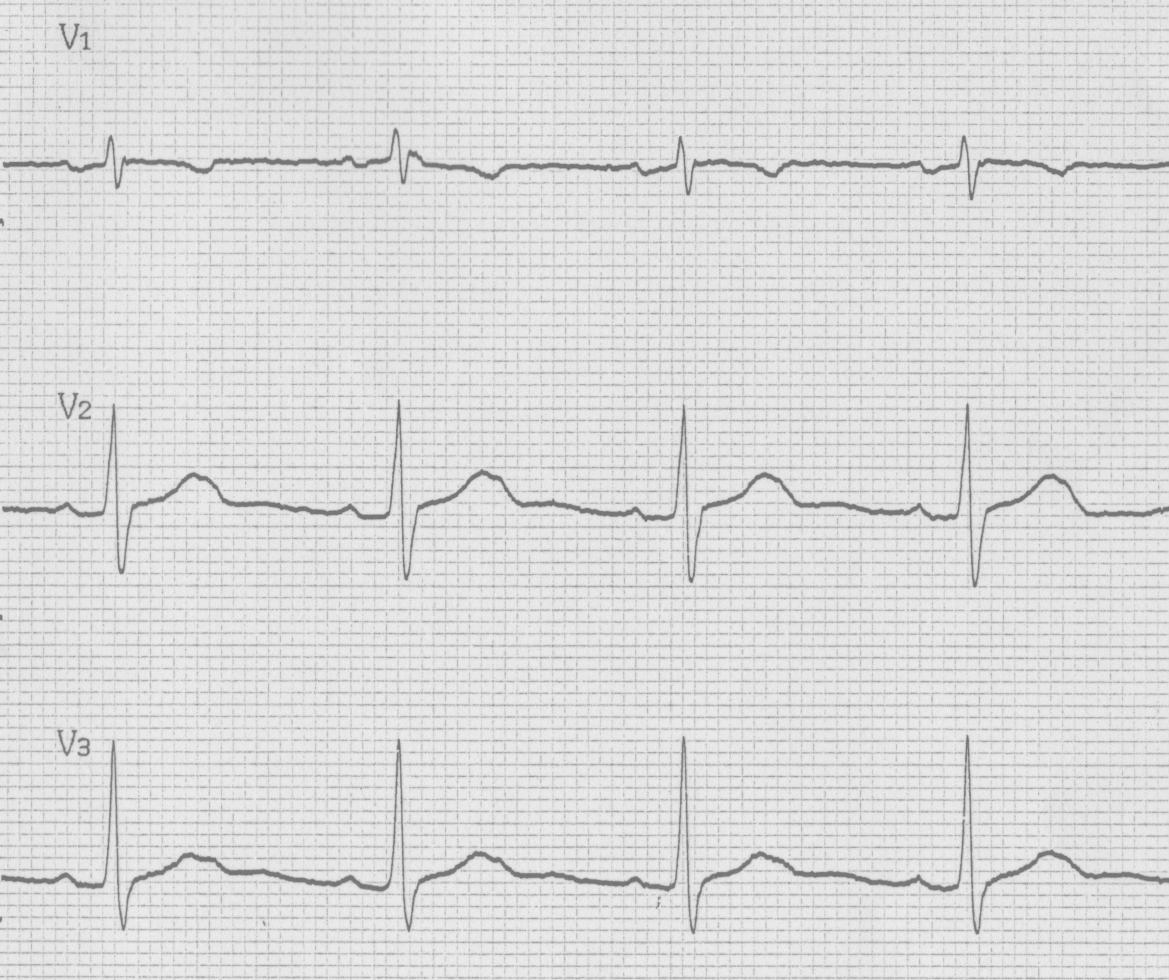
図3e(2015年9月30日)
図3は73歳男性で、高血圧症の診断にて当院通院中の患者様です。他院で痔核の手術を施行され、術前心電図検査(図3a)でブルガダ型心電図タイプ2を指摘されました。当院での心電図再検査(図3b)では、反時計回転のみで、ブルガダ型心電図の所見は明らかではありませんでしたが、右胸部誘導(V1-V3)を通常より1肋間あげて記録した心電図(図3c)ではV1誘導でcoved型へ、V2誘導でsaddleback型への変動を認め、図3aの心電図所見に類似しています。当院での特定健診受診歴あり、以前の心電図を調べて見たところ2010年6月23日の心電図(図3d)でsaddleback型のブルガダ型心電図タイプ2を認めていました。その後の2011年~2015年9月30日の心電図(図3e)では、明らかなブルガダ型心電図所見を認めませんでした。この患者様も特に失神等の自覚症状の既往は無く、経過観察としています。
ブルガダ症候群は、働き盛りの男性に突然死の危険が高く、社会的な損失になります。健診等でブルガダ型心電図と診断されても、失神等の症状がない場合は、不安にならずに定期的に循環器専門医への受診をお勧めします。また危険な不整脈を見逃さないためにも、1年に1度は心電図検査を含めて、健診を受診することをお勧めします。
参考文献
岡山大学医学部緩和ケア内科:「ブルガダ症候群/QT延長症候群/突然死症候群」
日本循環器学会ガイドライン:QT延長症候群(先天性・二次性)とBurugada 症候群の診断に関するガイドライン(2012年改訂版)








